Primera muerte humana por gusano barrenador en México: Detalles que la llevaron a la muerte
La víctima, una mujer de 86 años, presentaba un cuadro clínico complicado que incluyó úlceras cutáneas infectadas y una neoplasia maligna de piel que no recibió tratamiento oportuno. Su estado general de salud, ya comprometido por la edad y por otras comorbilidades como hipertensión y alteraciones del estado de conciencia, favoreció el avance agresivo de la miasis por gusano barrenador.
Según el informe de las autoridades sanitarias, la presencia de larvas en tejido necrótico contribuyó a una rápida progresión del daño tisular, lo que agravó la inflamación sistémica y provocó una infección severa. Aunque inicialmente fue dada de alta, su condición empeoró en pocos días, derivando en un carcinoma epidermoide invasivo que terminó por causarle la muerte.
- La edad avanzada impidió una respuesta inmunológica adecuada.
- El diagnóstico fue tardío debido a la falta de acceso inmediato a servicios especializados.
- La infestación parasitaria complicó aún más su enfermedad preexistente.
Este trágico caso ha encendido las alertas sobre la necesidad de una vigilancia médica más rigurosa en adultos mayores con afectaciones en la piel, especialmente en regiones donde la presencia del gusano barrenador ha resurgido.
¿Qué es la miasis por gusano barrenador?
La miasis por gusano barrenador es una infección parasitaria causada por las larvas de Cochliomyia hominivorax. Estas larvas se alimentan de tejido vivo, provocando lesiones profundas y dolorosas. En el caso documentado, la primera muerte humana por gusano barrenador en México se produjo cuando las larvas invadieron heridas cutáneas sin tratamiento oportuno.

- Las larvas se hunden en la dermis y provocan inflamación.
- La infección avanza rápidamente sin limpieza y desinfección.
- Puede generar septicemia si no se controla a tiempo.
Comprender esta condición resulta esencial para médicos y autoridades sanitarias, ya que la prevención y el diagnóstico precoz salvan vidas.
Cómo se contrae el gusano barrenador
El parásito se contrae cuando las moscas adultas depositan huevos en piel dañada o en úlceras preexistentes. Personas con heridas abiertas, zonas húmedas o infecciones crónicas corren mayor riesgo.

Animales domésticos y de granja actúan como reservorios, y al transportar las larvas en su pelaje, facilitan la diseminación. La Secretaría de Salud señala que generar conciencia sobre lesiones cutáneas y su manejo puede reducir significativamente los contagios.
- Mantener heridas limpias y cubiertas.
- Desinfectar cortes y raspones de forma inmediata.
- Evitar contacto con animales sin higiene adecuada.
El control de la plaga incluye fumigaciones focalizadas y monitoreo de ganado, acciones lideradas por la autoridad sanitaria.
Primera muerte humana por gusano barrenador en México: ¿Quiénes son más vulnerables?
Grupos con mayor riesgo incluyen niños, ancianos y personas con enfermedades crónicas o debilitamiento del sistema inmunológico. En particular, la mujer de 86 años fallecida reunía varios factores de vulnerabilidad: edad avanzada, heridas cutáneas y comorbilidades.
Comunidades rurales con acceso limitado a servicios de salud suelen concentrar la mayoría de los casos. La Secretaría de Salud ha destacado la urgencia de llevar brigadas médicas a localidades apartadas para detectar rápidamente infecciones por gusano barrenador.
- Personas con diabetes o cáncer de piel.
- Pacientes con úlceras crónicas no tratadas.
- Habitantes de zonas endémicas sin atención médica regular.
El fortalecimiento de la atención primaria y la capacitación de promotores de salud resultan claves para proteger a los más expuestos.
Síntomas de miasis por gusano barrenador
Los síntomas iniciales incluyen picor intenso, sensación de movimiento bajo la piel y dolor localizado. A medida que las larvas avanzan, se observan úlceras supurantes con olor fétido y posibles complicaciones sistémicas.
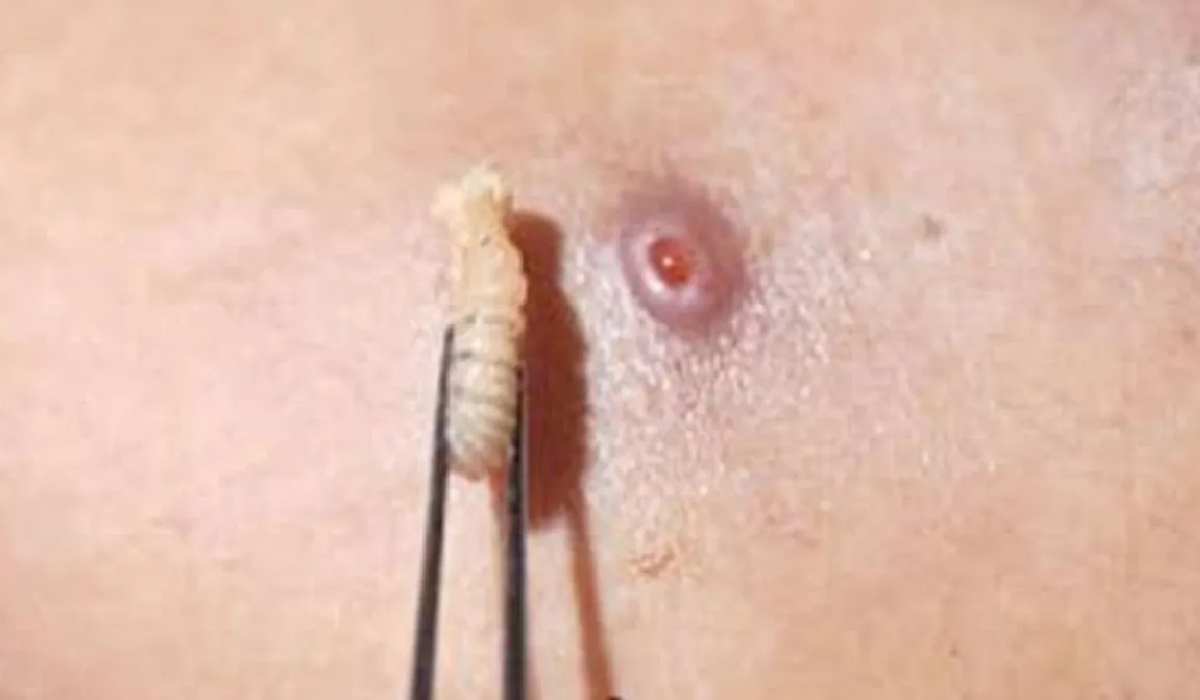
- Presencia de pequeñas heridas con larvas visibles.
- Inflamación y enrojecimiento alrededor de la lesión.
- Fiebre y malestar general si la infección progresa.
Reconocer estos signos precozmente mejora el pronóstico y reduce el riesgo de desenlaces fatales.
Zonas más afectadas por el gusano barrenador
Históricamente, los estados del sur de México —especialmente Chiapas y Campeche— concentran la mayoría de los reportes. Las condiciones climáticas cálidas y húmedas favorecen la proliferación del parásito.
- Chiapas: Tapachula y municipios colindantes.
- Campeche: regiones costeras y áreas rurales.
- Yucatán: ramas de vigilancia en comunidades lejanas.
La coordinación interinstitucional entre salud pública y agricultura resulta esencial para contener brotes y proteger a la población.
Primera muerte humana por gusano barrenador en México: Casos registrados en México
Hasta el 29 de julio de 2025, el Sistema Nacional de Vigilancia Epidemiológica reportó un total de 33 casos confirmados de miasis en humanos causados por Cochliomyia hominivorax.
-
31 casos (93.9 %) ocurrieron en Chiapas.
-
2 casos (6.1 %) se presentaron en Campeche .
Estado actual de los pacientes
De los 33 casos:
-
24 personas (72.7 %) ya han sido dadas de alta tras recuperación.
-
3 personas (9.1 %) permanecen hospitalizadas.
-
5 personas (15.2 %) siguen en tratamiento ambulatorio.
-
1 caso resultó en fallecimiento, correspondió a una mujer de 86 años originaria de Campeche
¿Qué hacer en caso de presentar síntomas de gusano barrenador?
Ante la sospecha de una infección por gusano barrenador, es fundamental actuar con rapidez para evitar complicaciones graves. Esta enfermedad parasitaria, también conocida como miasis cutánea, puede avanzar rápidamente si no es tratada adecuadamente. Las autoridades sanitarias recomiendan seguir estas medidas iniciales:
- No manipular la herida: Evita presionar o intentar extraer larvas por cuenta propia. Esto puede agravar la lesión o causar infecciones secundarias.
- Cubrir la zona afectada: En lo posible, aplica una gasa limpia y seca sobre la herida hasta recibir atención médica.
- Buscar ayuda profesional inmediata: Acude al centro de salud más cercano. El tratamiento incluye extracción especializada de larvas, limpieza quirúrgica y administración de antibióticos para prevenir infecciones bacterianas.
De forma complementaria, y solo bajo supervisión médica, pueden considerarse algunos métodos caseros de apoyo en fases iniciales:
- Aplicar sustancias oclusivas como vaselina, miel o aceite mineral para tapar la entrada de oxígeno a las larvas y forzar su salida. Esto debe hacerse con extrema precaución y solo como medida temporal.
- Higiene constante: Lava la zona con agua hervida y jabón neutro sin frotar ni irritar.
- Evitar remedios tradicionales sin respaldo: No se recomienda el uso de tabaco, alcohol, café o productos irritantes sobre la herida.
Una vez atendido el caso, sigue las indicaciones médicas al pie de la letra. La recuperación depende en gran parte de la rapidez con la que se actúe. Es indispensable completar el tratamiento prescrito y acudir a revisiones posteriores.
Además, se recomienda informar a las autoridades de salud local si el caso se confirma, para que se pueda dar seguimiento al control del foco de infestación y proteger a otras personas vulnerables.